Introduction
Un traitement est un traitement de fond lorsque les symptômes de la maladie ont cessé même longtemps après que la thérapie a été arrêtée [1].
Aucun réel traitement de fond de la migraine n'est actuellement disponible, et la cause de cette maladie reste inconnue [2]. Seule l'utilisation quotidienne de médicaments est proposée jusqu'à présent comme prophylaxie, avec des résultats mitigés et des effets secondaires fréquents ; ce genre de traitement est contraignant, souvent abandonné, et il cesse de produire ses effets dès qu'il n'est plus pris [3].
Un véritable traitement de fond, sans effets secondaires, est donc une nécessité urgente, des millions de personnes souffrant de cette maladie, jusqu'ici sans espoir de guérison. Un tel traitement n'a pas à être un médicament : une autre façon d’aborder le problème de la migraine s'impose, puisque l’approche classique n’a pas abouti.
Ayant remarqué que les spasmes musculaires persistants sont toujours présents au niveau du cou chez les patients souffrant de crises de migraine, même entre celles-ci, nous nous sommes demandés si le fait de traiter ces contractures pourrait être une approche intéressante.
L’étude prospective exposée ici a duré 17 ans, et a porté sur 249 cas de migraineux. Elle a montré qu'un traitement de fond de cette maladie est possible, et ce dans les ¾ des cas - ce qui nous a également permis d’envisager une hypothèse concernant l'origine et le mécanisme de cette pathologie.
Patients & méthode
Méthode :
Cette étude prospective rend compte des résultats de la Brachy-Myothérapie (Myothérapie) comme seul traitement appliqué à 275 migraineux, répondant strictement aux critères de l'IHS (International Headache Society), avec après la fin du traitement un suivi d’au moins 6 mois, et pour 82 d'entre eux une période de suivi supplémentaire d'en moyenne 13 ans.
La Brachy-Myothérapie est une thérapie manuelle qui a été utilisée depuis 25 ans par des médecins et des kinésithérapeutes et physiothérapeutes en France, en Belgique et en Suisse. La Myothérapie traite spécifiquement les contractures musculaires. C'est une méthode non traumatique, aucune poussée brusque (thrust) n'y est jamais utilisée. Elle n'a aucun effet secondaire connu. Elle vise à mettre fin au réflexe auto-entretenu à l'origine d'une de ces spasmes persistants de muscles squelettiques, en plaçant passivement le muscle concerné dans une position de raccourcissement pendant quelques secondes, selon un protocole spécifique.
Cette approche par la Brachy-Myothérapie a été choisie suite à l'observation que des contractures persistantes de muscles de cou sont toujours présentes chez les patients souffrant de migraine. Notre hypothèse était que ces contractures, systématiquement retrouvées même entre les crises, pourraient être le f acteur causal de la migraine.
Chaque séance de traitement utilise un protocole en deux étapes :
1) diagnostic des muscles qui doivent être traités. Ceci est simple, puisque sur une personne allongée la palpation d'un muscle contracturé déclenche une douleur locale, ce qui n'est pas le cas si le tonus du muscle est normal.
2) traitement de chaque muscle spasmé par raccourcissement passif.
Patients :
La Brachy-Myothérapie a été appliquée comme seul traitement pour tous les patients répondant aux critères d'inclusion exposés ci-après, qui ont consulté le Dr Aguila pour le traitement de leurs migraines entre le 2 janvier 1993 et le 30 décembre 1999, au Centre de Santé Mutualiste CCAS à Bordeaux.
Il y n'avait pas de groupe témoin pour la simple raison qu'aucun autre traitement de fond de la migraine, quel qu’il soit, n’existe actuellement. De plus, comme les patients inclus dans cette étude ont consulté Dr J. Aguila en vue de la guérison de leur maladie migraineuse, un groupe de contrôle avec un traitement simulé n'aurait absolument pas été conforme à l’éthique.
- Critères d'inclusion : patients souffrant de migraines répondant strictement aux critères de l'IHS, avec ou sans aura : maux de tête unilatéraux, d’une durée de 4 à 72 heures, lancinants ou pas, avec des crises de nausées ou de vomissements, et photophobie et/ou phonophobie, crises séparées par des périodes sans douleur.
- Critères d'exclusion : patients dont les symptômes d’aura n’étaient pas suivis de douleurs, patients souffrant crises de migraine trop rares pour évaluer l'efficacité du traitement (une crise ou deux par an), patients avec un traitement prophylactique médicamenteux qu’ils ne voulaient pas arrêter, patients avec des céphalées autres que des migraines ou ne répondant pas aux critères de l'IHS pour les migraines.
Hormis ces cas exclus, tous les patients qui ont consulté Dr Aguila de migraine durant ces 7 années ont été traité par Brachy-Myothérapie comme seule thérapie, et ont été inclus dans cette étude.
Si les patients prenaient un traitement prophylactique quotidien pour la migraine, celui-ci a progressivement été arrêté. Seuls les médicaments pour les crises, qui pouvaient éventuellement encore être nécessaires pendant la phase de début de traitement par Myothérapie, ont été autorisés.
Les séances ont eu lieu à intervalles d'une ou deux semaines.
Le critère de l'efficacité de cette étude était la fréquence des crises, comme dans toutes les études sur cette maladie (bien que le traitement ait aussi agi sur l’intensité des crises).
Un questionnaire d'auto-évaluation a été rempli et retourné par chaque patient 6 mois après la fin du traitement. Celui-ci a été arrêté lorsqu'il n'y avait plus de crises, ou quand il n’y avait plus ou pas de progrès. Le suivi à court terme dans cette étude fut donc d'au moins 6 mois.
275 patients ont été inclus, 211 femmes (77 %) et 64 hommes (23 %).
26 patients ont été perdus de vue (9,5 %), comme c'est habituel [1]: les résultats définitifs concernent donc 249 patients.

Age : entre 8 et 73 ans (moyenne 42 ans) [fig. 1].
Ancienneté de la maladie
Les patients avaient des crises de migraine depuis 20 ans 1/2 en moyenne (minimum 1 an, maximum de 59 ans) [fig.2].
Fréquence des crises :
Les patients avaient en moyenne 3 crises par mois (minimum de 0,3/mois, maximum de 8/mois) [fig. 3]
Intensité de la douleur :
L'intensité moyenne de la douleur, mesurée par EVA, était 7,8/10 [fig.4].

Aura :
72 patients dans cette étude avaient des migraines avec aura (1/4 des patients) [figure 5].
Durée du traitement :
Le traitement par Brachy-Myothérapie a duré en moyenne 3 mois (maximum : 16 mois).
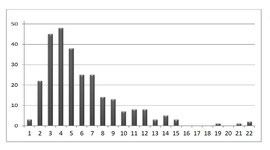
Nombre de séances :
En moyenne 6 séances de Myothérapie ont été effectuées (extrêmes : 1 à 22) [figure 6].
Résultats
Résultats à moyen terme [fig.7]:
Pour les 249 cas, chacun avec un suivi d'au moins 6 mois, le résultat fut le suivant, tel que mentionné par chaque patient sur son questionnaire :
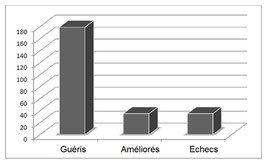
Total de rémission : 179 (72 %)
Amélioré de 80 % ou plus : 16 (6,5 %)
Amélioré de 50 à 70 %: 14 (5,5 %)
Amélioré de 30 à 40 %: 5 (2 %
Aucun changement : 35 (14 %)
Résultats à long terme :
Il y eut une période d'observation supplémentaire d’en moyenne 13 ans pour 82 patients : en 2010, dix ans après la fin de la première partie de cette enquête et en moyenne 13 ans (de 10 à 18) après la fin des traitements, ces patients ont rempli un nouveau questionnaire.
Parmi ces 82 patients, initialement (c'est-à-dire 6 mois après la fin du traitement de Myothérapie) 68 n'avaient plus fait aucune crise, et 7 se considéraient améliorés à 80 % (total 91 %). Plus de dix ans plus tard, 45 patients se considéraient guéris et 23 se considéraient améliorés à 80 % (plus ou moins 1 crise par an) (total 83 %).
Dans l'ensemble, 13 ans après la fin du traitement, cela montre que les résultats sont restés remarquablement stables (différence de 8 %) et sont de loin beaucoup plus élevés que ce que n’importe quel traitement médicamenteux prophylactique actuel peut atteindre (c’est-à-dire seulement 50 % d'amélioration pour seulement 50 % des patients, et ce seulement tant que le traitement est pris).
Il est important de rappeler que chez les patients souffrant de migraine, des muscles douloureux étaient initialement constamment retrouvés par la palpation du cou entre les crises. Ces muscles ont été normalisés chez les patients ayant cessé d'avoir des crises. Au contraire, les contractures ont persisté en cas d'échec du traitement.
Aucun effet secondaire que ce soit n’a été mentionné.
Discussion
1) Nous pourrions nous demander si nos résultats ne sont pas dus à un effet placebo. Dans le traitement prophylactique de la migraine (traitement pris en continu), cet effet est estimé entre 14 et 31 % [4], en moyenne à 25 % [1]. Mais ceci est pendant le traitement : nous ne disposons pas de chiffres sur un quelconque effet placebo 6 mois après la fin d'un traitement. De toute façon, notre étude montre un taux d'effet modificateur de la maladie de 78,5 % (les patients qui s'estiment guéris et ceux amélioré de 80 %, ceci n’incluant pas même ceux améliorée de 50 %, chiffre qui est pourtant considéré comme un succès en cas de prophylaxie médicamenteuse).
L’effet de la Myothérapie est donc au moins 3 fois celui de l’effet placebo, et ce six mois après la fin du traitement.
De plus, contrairement à la prophylaxie médicamenteuse, aucun effet secondaire n’a été signalé.
2) La prophylaxie de la migraine par traitement médicamenteux préventif oral quotidien conduit, nous l’avons dit, seulement à une amélioration de 50 % de l’intensité ou de la fréquence des crises de migraine, et ce pour seulement 50 % des migraineux, et seulement aussi longtemps que le traitement est pris [1, 3]. Pour cette raison et en raison des nombreux effets secondaires, la plupart des patients cessent de prendre ce traitement plus contraignant qu'efficace, et beaucoup ne l'essaient d’ailleurs même pas. Et il n'y a aucun effet modificateur sur la maladie.
Les résultats de la Brachy-Myothérapie sont de beaucoup meilleurs, sans le moindre effet secondaire, et surtout ils persistent après l’arrêt du traitement : il s’agit donc d’un véritable traitement de fond.
3) Les médicaments vasoconstricteurs et les Triptans peuvent arrêter une crise, mais n’ont aucun effet sur sa cause, considérée comme inconnue, et par conséquent ils ne peuvent pas prévenir les rechutes. Au contraire, ces remèdes tendraient à augmenter le tonus global, ce qui pourrait expliquer pourquoi leur abus entretient la maladie (le même phénomène peut être observé avec l’abus de café). Et les effets secondaires de ces médicaments peuvent être importants. Traiter la maladie migraineuse en ne traitant que les crises n’est donc pas une solution.
Mécanisme
Il existe beaucoup de données détaillées mais fragmentaires sur la migraine, cependant la cause de cette maladie, son primum movens, est toujours considérée comme inconnue. Les résultats obtenus dans notre essai, par le biais d'une action thérapeutique portant uniquement sur les muscles, suggèrent que l'étiologie de la migraine pourrait être musculaire.
Compte tenu de ceci, et de ce qu’on sait des modifications du débit sanguin au cours des crises de migraine, nous pourrions proposer une hypothèse, qui serait la suivante.
Le muscle Omo-Hyoïdien (mOH) croise la veine jugulaire interne (VJI) [fig.8] et les deux structures sont connectées grâce à des adhérences et par le biais d'un fascia [5]. La contraction du mOH comprime légèrement la VJI, et ralentit donc le flux de sang veineux à l’intérieur de celle-ci [6].
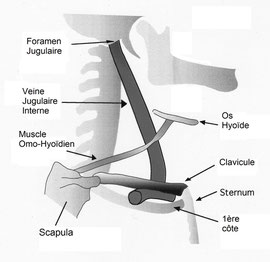
En cas de contracture modérée du mOH, ce ralentissement sera permanent mais restera modéré, sous le seuil de manifestation de symptômes.
(Les autres muscles ayant des contacts étroits avec la VJI, comme le muscle sterno-cléido-mastoïdien, pourraient également induire un tel phénomène).
Lorsque le tonus musculaire local ou global est augmenté (par le stress, ou par un étirement musculaire rapide ou au contraire soutenu, qui provoque un réflexe myotatique de contraction, ou lors des modifications hormonales dues aux règles, etc.) le tonus déjà trop élevé du mOH augmentera encore et il en ira de même pour la compression de la VJI. Selon les lois de la mécanique des fluides (loi de Poiseuille), une légère diminution de la section d’un tuyau provoque une baisse assez forte (fonction de la puissance 4 du rayon) du débit à l'intérieur. Ici, même une légère baisse dans la section de l'VJI aura un impact significatif sur le débit sanguin veineux à l'intérieur de la VJI, et donc aussi en amont.
Cela ralentira le drainage du sang veineux du crâne et par conséquent de modifie le débit sanguin cérébral, changements qui ont été mis en évidence par de nombreux chercheurs [7, 8, 9, 10, 11, 12]. Il en résulte un risque d’hypoxie, responsable éventuellement des symptômes d’aura, puis une vasodilatation carotidienne unilatérale réactionnelle pour apporter plus de sang artériel, riche en oxygène. Or apport artériel augmenté et drainage veineux limité créent un cercle vicieux qui provoque une hyperpression intracrânienne du côté concerné, responsable des douleurs.
Ce n’est que lorsque les facteurs qui augmentent le tonus musculaire auront cessé (par exemple, après une nuit de sommeil) que le tonus du mOH redescendra sous le seuil d'apparition des symptômes, qui se résorbent alors d’eux-mêmes : tout redevient cliniquement normal. Jusqu'à la prochaine crise... qui sera inévitable tant que les contractures persistantes n'auront pas été traitées : les mêmes causes produiront les mêmes effets.
Cette théorie est compatible avec toutes les observations fragmentaires sur la migraine citées plus haut [7, 8, 9, 10, 11, 12]. De plus il est connu qu’appuyer sur la VJI au cours d'une crise de migraine augmente l'intensité de la douleur [13, 14, 15]: nous pensons que c'est parce que cette pression accentue encore le ralentissement du drainage veineux du sang intracrânien, ce qui amplifierait tous les phénomènes consécutifs.
Par ailleurs les maux de tête ayant leur origine au niveau du cou sont reconnus comme étant fréquents, et ils alternent avec des migraines vraies chez environ la moitié des malades [16].
Le mécanisme de la crise de migraine semble donc être déclenché (mais pas causé) par des facteurs qui augmentent le tonus des contractures jusque-là cliniquement latentes (latentes en ce qui concerne la migraine, mais souvent manifestées par des douleurs cervicales).
Il existe plusieurs types de ces facteurs déclenchants, nous en avons déjà mentionné certains. Un bon exemple sont les changements hormonaux survenant lors des règles : la forte baisse œstrogénique induit une augmentation du tonus musculaire global, suffisante pour déclencher la séquence qui aboutit à la crise de migraine aiguë - mais seulement s'il y avait au préalable une contracture musculaire persistante latente. Les règles ne sont nullement la cause, mais sont simplement facteurs déclenchants. Inversement, il est bien connu que les crises de migraine sont rares pendant la grossesse, lorsque la sécrétion de l'hormone appelée relaxine augmente, et que le tonus musculaire diminue en conséquence [17].
Conclusion
Sur 249 patients, ayant initialement en moyenne 3 migraines par mois pendant 20 ans, 72 % ne faisaient plus de crises après en moyenne 6 séances de Brachy-Myothérapie réparties sur 3 mois, avec un suivi d'au moins 6 mois après la fin du traitement (et 6,5 % se considéraient améliorés de plus de 80 %). Une période d'observation supplémentaire pour 82 patients a montré la stabilité des résultats.
Ceux-ci suggèrent par conséquent deux conclusions :
- d'une part qu'un traitement de fond fiable de la migraine est possible,
- d'autre part que le facteur principal de la migraine pourrait être musculaire.
Un traitement de fond simple et efficace de la maladie migraineuse peut donc être proposé aux millions de patients dont la vie est rendue difficile par des crises douloureuses très handicapantes.
References
1. Fox A. (2008): Disease Modification in Migraine: Study Design and Sample Size Implications; Headache 48:1169-1175
2. Tfelt-Hansen P.& Koehler P. (2011): One hundred years of Migraine research; Headache 51(5):752-778
3. Evers S. (2008): Treatment of migraine with prophylactic drugs; Pharmacother. 9(15):2565-25739.
4. Speciali J., Peres M., Bigal M. (2010): Migraine treatment and placebo effect; Expert rev. Neurother. 10(3)
5. Rai R., Ranade A., Nayak S., Vadgaonkar R., Mangala P., Krishnamurthy A. (2008): A study of anatomical variability of the omohyoid muscle and its clinical relevance. Clinics. 63:521-4.
6. Patra P., Gunness T.-K., Robert R., Rogez J.-M., Heloury Y., Le Hur P.-A., Leborgne J., Laude M., Barbin J.-Y. (1988): Physiologic variations of the internal jugular vein surface, role of the omohyoid muscle, a preliminary echographic study ; Surg Radiol Anat. 10(2):107-12
7. Olesen J, Friberg L, Olsen TS, Iversen HK, Lassen NA, Andersen AR, Karle A. (1990): Timing and topography of cerebral blood flow, aura, and headache during migraine attacks ; Ann Neurol. Dec;28(6):791-8.
8. Heistad DD & Abboud FM (1980):Circulatory adjustments to hypoxia;Circulation61:463-470
9. Andersen AR, Friberg L, Olsen TS, et al. (1988): Delayed hyperemia following Hypoperfusion in classic migraine; Arch Neurol Feb; 45(2) :154-9
10.Takano T. Tian G, Peng W., Lou N, Lovatt D., Hansen A, Karl A Kasischke K., Nedergaard M. (2007):Cortical spreading depression causes and coincides with tissue hypoxia; Nature Neuroscience 10,754–76
11.Olesen J (1981): Focal hyperemia followed by spreading oligemia and impaired activation of rCBF in classic migraine;
AnnNeurol. Apr;9(4):344-52
12.Denuelle M. (2009): Posterior Cerebral Hypoperfusion in Migraine without Aura; National Headache Foundation’s 7th Headache Research Summit October 16
13.Doepp F., Schreiber S-J., Dreier J-P, Einhaulp K-M, Valdueza J-M (2003): Migraine aggravation caused by cephalic venous compression ; Headache 43(2):96-8
14.Chou CH, FuhJL, Hu HH, Wu JC,Wang SJ (2009): Throbbing pain is related to Queckenstedt's test effect in migraine
patients ;Cephalalgia29(3):373-8
15.Chou CH, Chao AC, LuSR (2004): Cephalic venous congestion aggravates only migraine - type headaches;Cephalalgia nov24(11)973-9
16.Knackstedt H., Bansevicius D., Aaseth K. Grande RB, Lundqvist C., Russel MB (2010): Cervicogenic headache in the generalpopulation:The Akershus study of chronic headache; Cephalalgia30:1468
17.MacLennan AH (1991): The role of the hormone relaxin in human reproduction and pelvic girdle relaxation ; Scand J Rheumatol Suppl. 88:7-15.
_____________________________________________________________________________________
Pour en savoir plus

Le livre
Migraines, Céphalées, Algies Vasculaires
est disponible sur Amazon.fr
(vous pouvez cliquer ici)
19,- € broché
23,- € relié
Table des Matières
1ère partie Migraine
1. Questions sans réponses
2. Migraine ou céphalée ?
3. Ce qu'il faut savoir pour comprendre
A. La Contracture musculaire
Muscles impliqués dans les migraines
B. La circulation veineuse intracrânienne
1. Les Sinus veineux
2. Le Foramen Jugulaire
3. Débit
4. Pressions
5. Régulation de l'homéostasie
4. Comprendre la Migraine
A. Cause et mécanisme de la migraine
1. Mise en place du processus pathologique
2. Hypoxie corticale : aura ou latence
3. Réaction : hypervascularisation et douleur
4. Évolution spontanée : guérison de la crise
B. Les facteurs déclenchants
5. Ne plus refaire de crises : le véritable traitement de fond
1. Etude d'évaluation des effets de la Myothérapie
a) Patients et méthode
Patients
b) Résultats
c) Conclusions
2. Traitement de fond des autres céphalées à répétition
3. Traitement de la crise aiguë de céphalée ou de migraine par Myothérapie
Conclusion
6. 10 ans plus tard
2e partie Autres maux de tête
7. Autres céphalées
1. Céphalées d’origine cervicale
2. Syndrome Post-Commotionnel
3. Céphalées frontales
4. Névralgies d'Arnold
5. Douleurs de l'articulation temporo-mandibulaire
6. Sinusites
8. Algies Vasculaires de la Face
1. Une première étude sur 10 cas
2. Données actuelles sur l'A.V.F.
Hypothèse : l’AVF, forme clinique de la Migraine ?
3. Une étude sur 67 cas traités par Myothérapie
Discussion
Exemple clinique
Conclusion
Annexe : données actuelles de la recherche officielle
Bibliographie
Adresses utiles





